قد يقترح الطبيب على مريضه اللجوء إلى أحد الخيارات الجراحية العديدة المتاحة لمعالجة السلس، وذلك في حال عدم جدوى أي من المعالجات السلوكية أو الأدوية؛ ولكن يمكن القول بشكل عام بأن الجراحة تترك للحالات التي لا تستجيب فيها الأعراض لبقية أنماط المعالجة، والتي يؤثر فيها السلس في حياة المريض بشكل كبير.
ومع أن الجراحة وسيلة أكثر بضعا من غيرها، كما أن احتمال حدوث المضاعفات فيها أكبر، لكنها أكثر فعالية في معالجة سلس البول، وهي تؤمن حلا بعيد المدى للحالات الشديدة. ويجدر بالذكر أن غالبية الخيارات الجراحية تستخدم لمعالجة سلس الإجهاد Stress incontinence؛ ومع ذلك، يوجد في الوقت الحالي بعض البدائل الجراحية التي تفيد في الحالات الشديدة من السلس الإلحاحي Urge incontinence.
الأشياء التي يجب معرفتها قبل الجراحة
من الضروري جدا أن يكون التشخيص دقيقا قبل اللجوء إلى الجراحة لمعالجة سلس البول، وذلك لأن أنماطا معينة من الجراحة تستخدم لمعالجة أنماط معينة من السلس؛ وهذا ما يدفع الطبيب إلى إحالة المريض في بعض الأحيان إلى أحد اختصاصيي السلس، مثل أطباء الجهاز البولي Urologists وأطباء الأمراض النسائية البولية Urogynecologists، وذلك من أجل إجراء اختبارات تشخيصية أوسع؛ وقد تضم هذه الاختبارات تصوير المثانة والإحليل Cystourethroscopy وتصوير السبيل البولي Urinary tract imaging ودراسة ديناميكا البول Urodynamic studies.
وننوه إلى أنه إذا كان السلس ناجما عن حالة طبية منفصلة، يكون هدف المعالجة هو معالجة تلك الحالة مما قد يشفي بدوره السلس؛ فعلى سبيل المثال، إذا كنت رجلا تعاني من السلس الفيضي Overflow incontinence، قد تكون الجراحة ضرورية لمعالجة البروستات المتضخمة التي تضيق الإحليل؛ أما عند النساء اللواتي يعانين من السلس الناجم عن انزلاق الرحم أو المثانة عن مكانهما الطبيعي (تدلي أعضاء الحوض Pelvic organ prolapse)، فيقوم الجراح بإعادة العضو المتدلي إلى مكانه الطبيعي باستخدام إحدى الطرق المختلفة. ويمكن أن تكون الجراحة حلا في الحالات التي يكون سبب السلس فيها ورما ما في المثانة أو ورما ليفيا رحميا Uterine fibroid. وقد نضطر في بعض الحالات إلى إصلاح إصابات الحمل والولادة، وقد تشتمل الجراحة الهادفة إلى معالجة السلس في حالات نادرة على توسيع المثانة أو إصلاح عيب ولادي Birth defect.
وكما هي الحال في بقية الإجراءات الجراحية، فإن جراحة السلس تحمل خطراً محتملا لحدوث المضاعفات، مثل النزف، وعدوى الجرح، والإصابة العضوية إلا أن ذلك أمر غير شائع الحدوث، لكن عدوى السبيل البولي تحدث بعد العملية بشكل أكبر، لاسيما عند الحاجة إلى قثطرة مؤقتة؛ ويمكن علاج ذلك بسهولة – ولله الحمد – باستخدام المضادات الحيوية.
وبالرغم من أن الجراحة تخفف من السلس في جميع الحالات تقريبا، غير أنها قد لا تشفي السلس بشكل نهائي في بعض الحالات، فضلا عن أن الجراحة تصحح المشكلة التي أجريت من أجلها فقط؛ فمثلا، قد لا تفيد الجراحة التي أجريت لسلس الإجهاد في السلس الإلحاحي عند الذين يعانون من السلس المختلط؛ ويمكن أن يحتاج المريض في هذه الحالة إلى استعمال الأدوية عقب الجراحة للتعامل مع السلس الإلحاحي؛ كما قد تظهر مشاكل بولية وتناسلية بعد الجراحة لم تكن موجودة من قبل، ومن ذلك:
● صعوبة التبول والإفراغ غير الكامل للمثانة (احتباس البول Urinary retention)، مع أن ذلك يكون أمرا مؤقتا في العادة.
● فرط فعالية المثانة، مما قد يؤدي إلى حدوث السلس الإلحاحي.
● تدلي أعضاء الحوض Pelvic organ prolapse.
● صعوبة أو ألم الجماع.
إن مناقشة الطبيب قبل القيام بالجراحة تعطي المريض فكرة جيدة عن المخاطر والمكاسب المرافقة لمختلف الجراحات، كما تساعده على اختيار الجراحة الأفضل لحالته؛ فعلى سبيل المثال، قد يفضل المريض الجراحة ذات المخاطر والمضاعفات الأقل، أو التي تحتاج إلى وقت إفاقة قصير؛ كما يمكن أن يؤثر المريض الجراحة التي تتمتع بأكبر فرص لحدوث الشفاء التام؛ وبالإضافة إلى ما سبق، فإن خبرة الجراح تساهم غالبا في نوعية الجراحة التي يختارها المريض.
يندر أن تكون جراحة السلس خيارا ملحا، كما أن نجاح المعالجة يتناقص بتكرار الجراحة؛ لذلك، ينبغي على المريض – ما لم يوص الطبيب بالجراحة – أخذ الوقت الكافي لمعرفة الخيارات المتاحة ومناقشتها مع الطبيب أو الجراح؛ وبهذه الطريقة، يكون المريض قادرا على اتخاذ القرار الذي يتركه راضيا عن النتائج في أكثر الأحيان.
جراحة سلس الإجهاد
هناك نمطان من سلس الإجهاد Stress incontinence، أحدهما يحدث بسبب الضعف في دعم عضلات قاع الحوض للمثانة وعنقها وللإحليل، حيث يسمح ذلك لعنق المثانة والإحليل بتغيير وضعيتهما بشكل مؤقت تحت تأثير الضغوط الفيزيائية، مثل السعال أو الضحك، مما يؤدي إلى تسرب البول من المثانة، وتعرف هذه الحالة بفرط حركية الإحليل Urethral hypermobility، وهي أكثر أسباب حدوث سلس الإجهاد شيوعا عند النساء.
أما النمط الآخر من سلس الإجهاد فيحدث بسبب ضعف أو تضرر عضل المصرتين الإحليليتين، حيث تصبح هذه العضلات غير قادرة على إبقاء البول في المثانة بالشكل المطلوب، ويعرف ذلك بعوز المصرة الداخلية Intrinsic sphincteric deficiency (ISD).
ومع أن هاتين الحالتين لا ترتبطان ببعضهما البعض، فقد يعاني المريض منهما في الوقت نفسه؛ ولكن لا بد – على أية حال – أن تظهر الإجراءات المستخدمة في التشخيص ما إذا كان السلس ينجم بشكل أساسي عن فرط حركية الإحليل أو عوز المصرة الداخلية، وهو أمر ضروري لاختيار الجراحة المناسبة.
ومع أنه قد طور عدد من الإجراءات لمعالجة فرط حركية الإحليل، إلا أن جميع هذه الإجراءات تسعى إلى الغاية نفسها، وهي تقوية الجهاز الداعم للإحليل؛ وتصنف غالبية تلك الإجراءات ضمن مجموعتين أساسيتين – إجراءات تعليق عنق المثانة Bladder neck suspension procedures وإجراءات المعلاق Sling procedures.
وتهدف المعالجة في حالة عوز المصرة الداخلية إلى استعادة الوظيفة الطبيعية للمصرتين الإحليليتين؛ وتكون إجراءات المعلاق بشكل عام أكثر فعالية في هذه الحالة من إجراءات تعليق عنق المثانة. ومن المعالجات الأخرى المستخدمة في حالة عوز المصرة الداخلية المصرات الاصطناعية Artificial sphincters وحقن العوامل المالئة (الكتلية) Bulking agents.
إجراءات تعليق عنق المثانة Bladder Neck Suspension Procedures
تعد إجراءات تعليق عنق المثانة Bladder neck suspension الخيار الجراحي التقليدي عند النساء اللواتي يعانين من سلس الإجهاد؛ وتهدف هذه الإجراءات إلى سند أو دعم عنق المثانة والإحليل؛ وأكثر أنماط التعليق المستخدمة هو التعليق خلف العانة Retropubic suspension. ومع أن التعليق الإبري Needle suspension (المعروف بالتعليق بطريق المهبل Transvaginal suspension أيضا) كان أحد البدائل في الماضي، إلا أنه نادرا ما يجرى في هذه الأيام.
التعليق خلف العانة Retropubic Suspension
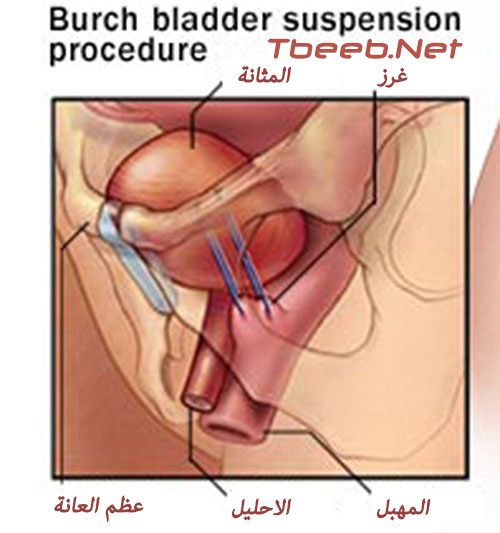
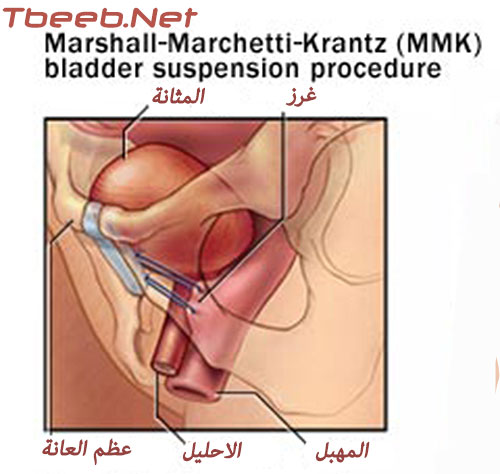
للقيام بهذا الإجراء، يصنع الجراح شقا بطول 7.5-12.5 سنتيمترا تقريبا في أسفل البطن، ويضع الجراح من خلال ذلك الشق غرزا في النسج القريبة من عنق المثانة، ويثبت هذه الغرز إلى رباط قريب من عظم العانة (إجراء بورش Burch procedure) أو بغضروف عظم العانة نفسه (إجراء مارشال – ماركيتي – كرانتز Marshall-Marchetti-Krantz procedure MMK، ويؤدي ذلك إلى دعم الإحليل وعنق المثانة، مما يمنع تدليهما.
وينصح عادة بإجراء التعليق خلف العانة، لأنه يعطي الفرصة لأطول شفاء ممكن لسلس الإجهاد؛ فمثلا، نجد أن 80% من النساء اللواتي خضعن لتلك الجراحة شفين لمدة أربع سنوات على الأقل، كما أن 90% منهن قد تحسنت حالتهن.
ولكن عيب هذا الإجراء يكمن في أنه يشتمل على القيام بجراحة كبرى في البطن، كما أنه يجرى تحت التخدير العام ويستغرق حوالي الساعة عادة؛ ويحصل التعافي منه في غضون ستة أسابيع تقريبا؛ كما أن المريض يحتاج في الغالب إلى استعمال قثطار إلى حين تمكنه من التبول بشكل طبيعي.
يمكن القيام بإجراء بورش Burch procedure أيضا من خلال إدخال أدوات ضيقة تشبه الأنابيب في شقوق صغيرة في البطن، ويعرف ذلك بتنظير البطن Laparoscopy. ولم تثبت الدراسات الطويلة الأجل الفوائد العلاجية لهذا الأسلوب، وهذا ما حدا بالكثير من الجراحين إلى التوقف عن القيام بذلك الإجراء.
التعليق الإبري Needle Suspension
يكون خطر الإخفاق أكبر في التعليق الإبري (بطريق المهبل Transvaginal) منه في التعليق خلف العانة؛ كما أن معدلات الشفاء على المدى الطويل تكون أقل (حوالي 67%)؛ ولذلك، فإن غالبية أطباء الأمراض النسائية البولية وأطباء الجهاز البولي لا ينصحون بإجراء التعليق الإبري إلا في حالات نادرة؛ وللقيام بهذا الإجراء، يعمد الجراح إلى شقوق في المهبل لوضع غرز داعمة حول عنق المثانة والإحليل؛ وبعد أن توضع هذه الغرز من خلال الشقوق المصنوعة في المهبل، تمرر من خلال شق بطني صغير لتربط بجدار البطن أو عظم الحوض.
إجراءات المعلاق Sling Procedures
بدلا من استعمال الغرز لدعم عنق المثانة نستخدم في إجراءات المعلاق Sling procedures شرائط Strips نسيجية أو صناعية بحيث تصنع هذه الأشرطة معلاقا حوضيا أو أرجوحة تحيط بعنق المثانة والإحليل، ومن شأن هذا المعلاق أن يعطي الدعم الضروري لبقاء الإحليل مغلقا حتى في أثناء السعال أو العطاس.
وأكثر ما يستعمل هذا الإجراء لمعالجة سلس الإجهاد عند النساء، ويبدو أن فعاليته تماثل فعالية إجراءات التعليق خلف المثانة، مع معدل شفاء يبلغ 80% ومعدل تحسن بمقدار 90%؛ ولقد أظهرت المعلومات الحديثة عدم جدوى هذا الإجراء في معالجة سلس الإجهاد عند الذكور.
ويقوم الجراح في إجراءات المعلاق الاعتيادية بتمرير معلاق من خلال شق مهبلي، ثم يلفه حول عنق المثانة؛ ورغم أننا قد نستخدم في بعض الأحيان معلاقا من نسيج بشري أو حيواني، إلا أن المعلاق يكون في الغالب شريطا تركيبيا، وتمرر نهايتاه من خلال شق بطني صغير، ثم يعدل من وضعهما حتى نحصل على القدر المناسب من الشد؛ وفي نهاية المطاف، تربط نهايتا المعلاق بالنسيج الحوضي (اللفافة Fascia) أو بجدار البطن عن طريق الغرز.
وهناك في الوقت الحالي توجه نحو استغلال احتكاك النسج من أجل وضع شريط شبكي تركيـبي دون الحاجة إلى أية غرز لربط هذا المعلاق الشبكي، حيث تحفظ هذه النسج المعلاق في مكانه ريثما يتكون نسيج ندبي في المنطقة يحيط بالشريط مانعا إياه من الحركة.
ويجدر بالذكر أن إجراءات المعلاق Sling procedures أقل بضعا من إجراءات تعليق عنق المثانة خلف العانة Retropubic bladder neck suspension procedures، كما أنها تستغرق وقتا أقصر، ويمكن القيام بها تحت التخدير الموضعي في العيادات الخارجية؛ ويفيد التخدير الموضعي في هذا الشأن لأن الجراح يتمكن من التحكم بمقدار شد المعلاق بأن يطلب من المريض (يكون المريض واعيا في هذه الحالة) أن يعطس، وهذا ما يقلل من مخاطر التضييق أو الشد المفرط للمعلاق الذي قد يؤدي بدوره إلى احتباس البول والحاجة إلى القثطرة لفترة طويلة بعد العملية؛ وبالإضافة إلى ذلك، فإنه نظرا لنوعية الأدوات المستخدمة، فإن طريقة المعلاق غير المشدود تؤمن بضعا أقل لعنق المثانة.
وتوجد طريقتان لتطبيق المعلاق غير المشدود Tension-free sling هما الطريقة خلف العانة Retropubic technique والطريقة عبر السدادة Transobturator technique.
الطريقة خلف العانة Retropubic Technique
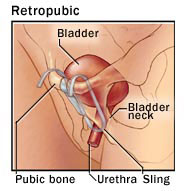
تسمى هذه الطريقة أيضا معلاق المهبل غير المشدود Tension-free vaginal sling procedure، حيث نحتاج إلى ثلاثة شقوق صغيرة، واحد منها مهبلي والآخران بطنيان يقعان فوق عظم العانة مباشرة؛ ويقوم الجراح في هذه الطريقة باستخدام إبرة خاصة لإدخال إحدى نهايتي الشريط من خلال الشق المهبلي خلف عظم العانة (الحيز خلف العانة)، ثم يخرجه من أحد الشقين البطنيين؛ كما يقوم باستخدام إبرة أخرى وبالطريقة نفسها بتمرير النهاية الأخرى من الشريط من خلال الشق البطني الآخر، وبذلك يكون الشريط أرجوحة شبكية تحت الإحليل؛ وتستغرق هذه العملية أقل من 30 دقيقة.
ثم يطلب الجراح من المريض أن يسعل بعد أن يكون قد وضع الشريط في مكانه؛ وبما أن المثانة تملأ بالسوائل في أثناء العملية، فإن المريض سيكون قادرا على إخبار الجراح عما إذا كان السعال ما زال يؤدي إلى تسرب البول؛ وبعد تعديل وضعية الشريط حتى الوصول إلى الضغط المناسب بحيث لا يتسرب أكثر من قطرة أو قطرتين، يقوم الجراح بقص طرفي الشريط تحت سطح الجلد مباشرة، ثم يغلق الشقين بعد ذلك.
ويعاب على هذا الإجراء أن الإبرتين تمرران بصورة عمياء من خلال الحيز خلف العانة، ويمكن أن يؤدي ذلك إلى إصابة الأوعية الدموية أو الأعصاب أو المثانة أو الأمعاء؛ وللتأكد من عدم انثقاب المثانة، يفحص جوفها في فترات متفرقة باستخدام منظار المثانة Cystoscope (أداة تشبه الأنبوب تحمل في رأسها كاميرا فيديو، وتمرر من خلال الإحليل إلى المثانة).
الطريقة عبر السدادية Transobturator Technique
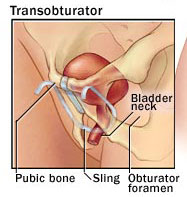
يمكن القول بشكل نظري إن خطر حدوث الإصابة في هذه الطريقة أقل، وذلك لأن الإبر والشريط يمرران من خلال الثقبة السدادية Obturator foramen (فتحتان تقعان على جانبي منطقة الحوض) بدلا من تمريرهما خلف عظم العانة (المنطقة خلف العانة)؛ ويسود الاعتقاد من الناحية التشريحية أن الحيز السدادي أكثر أمنا من المنطقة خلف العانة، وذلك لأنه لا يحتوي على أوعية دموية كبيرة، كما يكون التعرض للمثانة والأعضاء الأخرى محدودا، ولذلك فإن تنظير المثانة لا يعد إجراء ضروريا في جميع هذه الحالات.
وللقيام بهذه الطريقة، يعمد الجراح إلى إجراء شقوق صغيرة في المنطقتين الأربيتين Groins، ثم يمرر إبرة منحنية من خلال الثقبة السدادية إلى الشق المهبلي، حيث تربط إحدى نهايتي الشريط بالإبرة، وبرفع الشريط تسحب الإبرة إلى الخارج من خلال الثقبة السدادية، ثم من خلال الشق الموجود في المنطقة الأربية؛ ثم يعاد الإجراء نفسه في الجهة الأخرى؛ وعندما يصبح الشريط في المكان المناسب تحت الإحليل، نجري اختبار السعال Cough test للتأكد من أن الشريط في الوضع المناسب، ثم يقص الجراح طرفي الشريط ويغلق الشقوق. ويجدر بالذكر أن الشريط يبقى في مكانه بسبب احتكاكه مع النسج المحيطة به.
ويحتاج التعافي في طرق المعلاق غير المشدود إلى وقت قصير بشكل عام، إذ يحتاج المريض في العادة إلى أسبوع أو أسبوعين قبل أن يصبح قادرا على القيام بالأنشطة الاعتيادية؛ ولقد أصبحت هذه الإجراءات – نظرا لبساطتها – الخيار الأفضل لمعالجة سلس الإجهاد عند الإناث.
العوامل المالئة أو الكتلية Bulking Agents
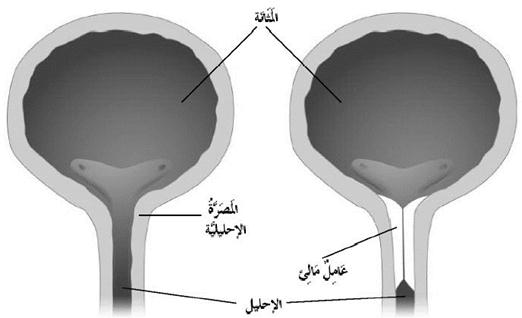
يعد استعمال العوامل المالئة – بالمقارنة مع الخيارات الجراحية الأخرى – إجراء غير باضع نسبيا، ويمكن أن يكون الخيار الأمثل لمن لا يود المخاطرة بالتعرض لمضاعفات الجراحة الكبرى. وتعتمد هذه المعالجة على حقن مادة تزيد من وزن النسج المحيطة بالإحليل والقريبة من المصرة الإحليلية، ويؤدي ذلك إلى الإغلاق المحكم للمصرة، مما يمنع من تسرب البول؛ ويمكن أن تكون طريقة العوامل المالئة مفيدة بشكل خاص عند النساء اللواتي يعانين من عوز المصرة الداخلية Intrinsic sphincteric deficiency – تلك الحالة التي لا تتمكن فيها عضلات المصرتين الإحليليتين من احتجاز البول في المثانة – أو عند الرجال الذين استؤصلت لديهم غدة البروستات. كما تشير بعض الدراسات الحديثة إلى أن طريقة العوامل المالئة قد تخفف من سلس الإجهاد الناجم عن فرط حركية الإحليل Urethral hypermobility، تلك الحالة التي تتغير فيها وضعية عنق المثانة والإحليل بشكل مؤقت بسبب الضغط.
وتحتاج طريقة العوامل المالئة إلى أقل قدر من التخدير، وتستغرق حوالي خمس دقائق فقط، ويكون إجراء ذلك للنساء في عيادة الطبيب في أغلب الأحيان؛ أما بالنسبة للذكور، فإن الأمر يكون أكثر تعقيدا، ولذلك يجري في المستشفى. ويعاب على أكثر العوامل المالئة أنها تفقد فعاليتها مع الوقت، وهذا ما يستدعي الحاجة إلى إعادة الحقن كل 6-18 شهرا.
ولقد طورت عوامل مالئة جديدة ومحسنة، فضلا عن تطوير طرق جديدة تجعل عملية الحقن أكثر سهولة وفعالية؛ وتعتمد الطريقة المعيارية لحقن العامل المالئ على استخدام إبرة تغرز عدة مرات في وضعيات مختلفة بمساعدة منظار المثانة Cystoscope (أداة رفيعة تشبه الأنبوب تسمح للجراح برؤية منطقة الإحليل)؛ وتتطلب تلك الطريقة الكثير من الدقة من أجل غرز الإبرة في النقطة المناسبة وتجنب حدوث إصابة في نسج الإحليل. ومن الطرق الحديثة غير المتوفرة في الولايات المتحدة في الوقت الحاضر استخدام أوضاع إبرية محددة سلفا، مما يزيد من دقة عملية الحقن ويقلل من الحاجة إلى استعمال منظار المثانة.
وفيما يلي بعض الأمثلة على العوامل المالئة المستخدمة في الوقت الحاضر:
الكولاجين Collagen
يعد الكولاجين Collagen (الكونتيجن Contigen) من البروتينات الليفية الطبيعية الموجودة في النسج الضامة والعظام والغضاريف عند الإنسان والحيوان؛ كما يعد الكولاجين المستخلص من الأبقار أكثر العوامل المالئة استخداما. ويجدر بالذكر أن الكولاجين قد يتسبب في حدوث تفاعلات أرجية (تحسسية) Allergic reactions عند بعض الأشخاص؛ ولهذا السبب، يقوم الطبيب بإجراء اختبار جلدي Skin test قبل الحقن للتأكد من عدم حدوث أي تفاعل. وتتراوح معدلات التحسن على المدى القصير بعد حقن الكولاجين Collagen بين 60-85%، إلا أن الكولاجين يتردى أو يفسد داخل الجسم بمرور الوقت؛ فمثلا، بعد ثلاث سنوات تنقص نسبة الأشخاص الذين ما زالت الأعراض متحسنة لديهم إلى 45%، ولهذا يمكن القول بشكل عام إننا نحتاج إلى إعادة الحقن عدة مرات في أغلب الأحيان.
خرزات الزرقونيوم المغلفة بالكربون Carbon-coated Zirconium Beads
تعد خرزات الزرقونيوم المغلفةبالكربون (الدوراسفير Durasphere) من العوامل المالئة التركيبية التي اعتمدت حديثا من قبل إدارة الأغذية والأدوية Food and Drug Administration (FDA). ويتميز الدوراسفير Durashere عن بعض العوامل المالئة التركيبية الأخرى في أن جزيئاته كبيرة لدرجة تمنعها من ترك مكانها، كما أنه عامل غير مؤرج (لا يتسبب في حدوث تفاعلات أرجية ضارة). ولقد دلت إحدى الدراسات التي قارنت بين الكونتيجين Contigen والدوراسفير Durasphere على أن لهما الفعالية نفسها، بيد أن العلماء يأملون أن يبقى الدوراسفير Durasphere فترة أطول في الجسم من الكونتيجين Contigen ليقل بذلك عدد مرات الحقن.
بلمر (مكثور) كحول فينيل الإيثيلين المشترك Ethylene Vinyl Alcohol Copolymer
يعد بلمر (مكثور) كحول فينيل الإيثيلين المشترك(التيغريس Tegress) من العوامل المالئة المعتمدة حديثا من قبل إدارة الأغذية والأدوية لمعالجة سلس الإجهاد، حيث يحقن التيغريس Tegress على شكل سائل في جدار الإحليل قريبا من المثانة؛ وعندما يصبح التيغريس Tegress في الجسم، يمتص الماء من النسج المجاورة، ويتحول إلى مادة إسفنجية تضيف وزنا للإحليل يمنع التبول اللاإرادي. ومما يذكر أن ذلك الطعم لا ينتقل من مكانه ولا يمتصه الجسم، كما أن النسج تنمو باتجاهه مما يساعد على ثباته. وكما هي الحال مع الكونتيجين Contigen والدوراسفير Durasphere، فإن التيغريس Tegress يحقن بالاستعانة بتنظير المثانة؛ ويحتاج 75% من الذين حقنوا بالتيغريس Tegress إلى إعادة حقنه مرة أخرى.
الدهن Fat
جرى استخدام دهن البطن الناتج عن عملية مص الشحم Liposuction كعامل مالئ، ويتميز هذا الدهن بإمكانية الحصول عليه بسهولة وبملاءمته لجسم المريض، مما يقلل من إمكانية حدوث تفاعلات أرجية؛ ولكن لا بد من التنبيه إلى تأثير جانبي ممكن ونادر وهو الانصمام الرئوي Pulmonary embolism، حيث تفلت بعض جزيئات الدهن في بعض الأحيان مسببة حدوث انسداد في أحد الشرايين الرئوية، ويمكن أن يؤدي ذلك إلى مشاكل تنفسية خطيرة، كما يمكن أن يقود إلى الموت. ولدى مقارنة الكولاجين مع الدهن، يتبين أن معدلات الشفاء الحقيقية للدهن أقل، وهذا ما يجعل استعمال الدهن كعامل مالئ أمرا نادرا.
ملاحظة: تعد العوامل المالئة التالية غير مصرح باستخدامها في الولايات المتحدة:
الدكسترانومر Dextranomer والبلمر المشترك لحمض الهيالورونيك Hyaluronic Acid Copolymer
جرى استخدام الدكسترانومر والبلمر المشترك لحمض الهيالورونيك (الزودكس Zuidex، الدفلكس Deflux) – المصنعان في السويد – في معالجة الجزر المثاني الحالبي Vesicouretral reflux (VUR)، وهي حالة يعود فيها البول الموجود في المثانة إلى الحالبين (الحالبان هما عبارة عن قناتان تنقلان البول من الكليتين إلى المثانة). وقد جرى في الوقت الحالي التصريح باستعمال الزودكس Zudix في الولايات المتحدة لمعالجة سلس الإجهاد. ويتميز الزودكس بعدم انتقاله إلى الأعضاء الأخرى وبأنه غير مؤرج (غير محسس)، كما أن النسيج البشري ينمو نحوه مما يعطيه ثباتا بحيث لا يفسد أو يتردى مع الوقت. وهناك في الوقت الحالي دراسة كبيرة في عدة مراكز تعنى بدراسة مدى كفاءة هذا العقار.
السيليكون Silicone
يعد السيليكون (الماكروبلاستيك Macroplastique) عاملا غير بيولوجي التدرك Nonbiodegradable، يتكون من أجزاء مطاطية معلقة في مادة هلامية؛ ومن هذه الأجزاء ما هو صغير جدا لدرجة تسمح بانتقاله إلى أعضاء أخرى بعد عملية الحقن. وبالإضافة إلى ذلك، وبما أن السيليكون غير بيولوجي التدرك، هناك احتمال لتكون الورم حبيبي Granuloma؛ والأورام الحبيبية هي كتل أو عقيدات صغيرة من نسج التهابية لا تستطيع الانتقال إلى أجزاء الجسم الأخرى. وتبلغ معدلات نجاح استعمال السيليكون بعد 12 شهرا من الحقن حوالي 50-60%؛ ولقد طور صانعو الماكروبلاستيك Macroplastique طريقة للحقن لا تحتاج إلى إجراء تنظير للمثانة.
المصرة الاصطناعية Artificial Sphincter
المصرة الاصطناعية هي جهاز صغير يفيد بشكل خاص الرجال الذين يعانون من ضعف في مصرتي الإحليل بسبب معالجة سرطان البروستات Prostate cancer أو تضخمها؛ ونادرا ما يستخدم ذلك في معالجة سلس الإجهاد عند الإناث، إلا في الحالات الشديدة الناجمة عن عوز المصرة الداخلية Intrinsic sphincteric deficiency والتي لم تجد معها بقية المعالجات، بما في ذلك الأنماط المختلفة من الجراحة؛ وقد يكون زرع مصرة اصطناعية أحد الخيارات في هذه الحالة.
ويجري وضع هذا الجهاز تحت التخدير العام أو النخاعي، حيث يزرع ذلك الجهاز الكعكي الشكل حول عنق المثانة؛ وتقوم حلقته المملوءة بالماء بإبقاء المصرة الإحليلية مغلقة إلى حين ظهور الرغبة بالتبول، حيث يضغط المريض على صمام مزروع تحت الجلد مما يؤدي إلى تفريغ تلك الحلقة وخروج البول من المثانة، ثم يعود الجهاز إلى الامتلاء بعد عدة دقائق من تفريغ المثانة.
ولا تفعل هذه المضخة بعد الجراحة مباشرة ليسمح ذلك بالتئام منطقة الجرح؛ كما يجب على المريض خلال الأسابيع الأربعة أو الستة الأولى التالية للجراحة الالتزام ببعض القيود كتجنب القيادة أو إجراء أي اتصال جنسي أو نشاط مجهد أو الجلوس لفترة طويلة، بالإضافة إلى القيود الدائمة كتجنب ركوب الدراجة الهوائية أو النارية أو أية مركبة أخرى لها المقعد نفسه، بالإضافة إلى تجنب ركوب الخيل.
ويمكن للجراحة أن تشفي أو أن تخفف بشكل كبير من السلس في أكثر من 70-80% من الحالات عند الذكور، ولدى زهاء 90% من الإناث، إلا أن إحدى المساوئ المحتملة لهذه الطريقة تكمن في إمكانية حدوث خلل في وظيفة الجهاز، مما يعني الحاجة إلى تكرار الجراحة.
الجراحة في فرط فعالية المثانة
نلجأ إلى الجراحة في حالات فرط فعالية المثانة كخيار أخير عادة، حيث يعالج معظم الأشخاص الذين يعانون من مشاكل تكرار التبول وإلحاحه ومن السلس الإلحاحي Urge incontinence بواسطة المعالجات المحافظة، مثل تدريب عضلات قاع الحوض وتدريب المثانة والتنبيه الكهربائي، بالإضافة إلى استعمال الأدوية؛ ولهذا، فإن الجراحة قد تكون إحدى الخيارات لدى الأشخاص الذين يعانون من أعراض وعلامات شديدة ولم يستجيبوا لبقية أنماط المعالجات.
التمديد المائي Hydrodistension
تستخدم طريقة التمديد المائي في بعض الأحيان في معالجة حالات فرط فعالية المثانة، كما أنها تعد إحدى الطرق المستخدمة في التشخيص والمعالجة المؤقتة لالتهاب جدار المثانة (التهاب المثانة الخلالي Interstitial cystitis)؛ وتكون تأثيرات التمديد المائي في فرط فعالية المثانة مؤقتة، كما أن معدلات نجاح هذه المعالجة تتباين بشكل كبير.
وتجري هذه العملية من خلال ملء المثانة بالسوائل حتى تتمدد بشكل أكبر من سعتها الطبيعية، ثم تركها متمددة لعدة دقائق؛ ويمكن أن يكون ذلك أمرا مؤلما، لذلك تجرى هذه العملية في المستشفى تحت التخدير الموضعي أو العام عادة، إلا أن المريض يتمكن من الذهاب إلى المنزل في أغلب الأحيان.
ومما يذكر أن الأطباء لا يعلمون بالضبط آلية تأثير هذه الطريقة، إلا أن النظرية المطروحة تشير إلى أن تمدد جدار المثانة يؤدي إلى تخفيف حساسية الألياف العصبية مما يقلل من تدفق المعلومات الحسية بين المثانة والدماغ؛ كما يقلل من التقلصات اللاإرادية التي تميز فرط فعالية المثانة؛ ويدعي الأشخاص الذين خضعوا لهذه الطريقة بأن الأعراض قد خفت عندهم لمدة ثلاثة أشهر.
ويمكن أن يشعر المريض بشيء من الألم في منطقة الحوض بعد العملية، لاسيما في المرات الأولى للتبول؛ ومع أن البول قد يحتوي على بعض الدم، إلا أن ذلك أمر طبيعي بعد ذلك الإجراء؛ ويمكن أن يستمر الانزعاج عدة أسابيع، مما يحدو بالطبيب إلى أن يصف بعض مسكنات الألم لمريضه حتى تخفف من الألم أو الحرقة. ومن المضاعفات المحتملة للتمديد المائي النزف واحتباس البول وانثقاب المثانة، ولكنها – ولله الحمد – غير شائعة؛ ويعد التليف الخلالي Interstitial fibrosis من المضاعفات الكامنة لهذا الإجراء أيضا.
تنبيه العصب العجزي Sacral Nerve Stimulation
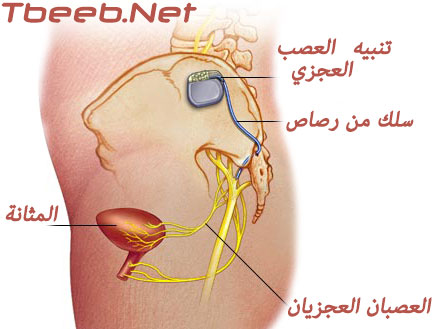
يتحكم بالقدرة على التبول مجموعة معقدة من الدفعات أو الإشارات الإرادية واللاإرادية المنتقلة بين الدماغ والعصب الموجود في أسفل الحبل النخاعي (العصب العجزي Sacral nerve)، والذي يتصل بدوره بالمثانة؛ ويؤدي فقد هذا الاتصال أو عدم توازنه إلى أن تصبح المثانة مفرطة الفعالية؛ أي أنها ترسل الكثير من الإشارات العصبية إلى الدماغ والتي تنقل له فيها الرغبة بالتبول، وهذا ما يسبب ذلك الإلحاح الشديد الذي يميز فرط فعالية المثانة.
يهدف تنبيه العصب العجزي إلى منع تلك الرسائل من خلال إرسال نبضات كهربائية صغيرة مستمرة إلى العصب العجزي الموجود في أسفل النخاع، والذي يتحكم بعملية التبول؛ وللقيام بذلك، يضع الجراح سلكا رفيعا ذا أقطاب صغيرة بالقرب من العصب العجزي، ثم يمرر هذا السلك تحت الجلد إلى جهاز شبيه بالناظمة Pacemaker موضوع في “جيب” دهني تحت جلد الألية إلى الأسفل مباشرة من مستوى الحزام (الخصر)؛ ويحتوي هذا الجهاز على بطارية خاصة وإلكترونيات تتحكم بالنبضات إلى العصب العجزي.
وبما أن هذا الجهاز لا يفيد جميع الأشخاص، فإن الطبيب يسمح لمريضه باستعمال هذا الجهاز بشكل خارجي أولا؛ فإذا كان ذلك يفيد بشكل حقيقي، يمكن حينئذ زرعه تحت الألية، ويكون ذلك في غرفة العمليات تحت التخدير الموضعي؛ ويفيق المريض عادة كما لو أنه أحد مرضى العيادات الخارجية.
ويمكن أن يعمل ذلك المنبه بعد زرعه لمدة تتراوح بين 5-10 سنوات، كما يمكن تبديله في العيادات الخارجية، فضلا عن أن الطبيب يستطيع التحكم بمستوى التنبيه من خلال منظم أو مبرمج محمول باليد.
ولا يسبب ذلك التنبيه أي ألم، ويمكن أن يفيد أو يشفي ما يقارب من 50-75% من الأشخاص الذين يعانون من سلس إلحاحي صعب العلاج أو احتباس بولي أدى إلى سلس فيضي Overflow incontinence؛ كما أن هذا الإجراء قد يكون بديلا للعديد من الجراحات، مثل تحويل مجرى البول أو تصنيع مثانة جديدة، وهو يفيد 30-40% من المرضى فقط. ومن المضاعفات المحتملة لهذه العملية حدوث العدوى، كما ننوه إلى أنه يمكن إزالة ذلك الجهاز في أي وقت.
ويجدر بالذكر أن الطبيب قد يوصي الحوامل بإزالة ذلك الجهاز في أثناء فترة الحمل، لأن تأثيراته في الجنين غير معروفة، مع أنه لم تسجل أية مشكلة بسبب ذلك، وبما أن المنبه جهاز معدني، فلا ينصح بالتصوير بالرنين المغناطيسي Magnetic resonance imaging بسبب احتمال التسخين عند ذروة المسرى الكهربائي، مما قد يؤدي إلى تضرر العصب؛ كما لا يفوت التنويه إلى أن هناك احتمال مقداره 25% لتخرب البطارية.
تكبير المثانة Bladder Augmentation
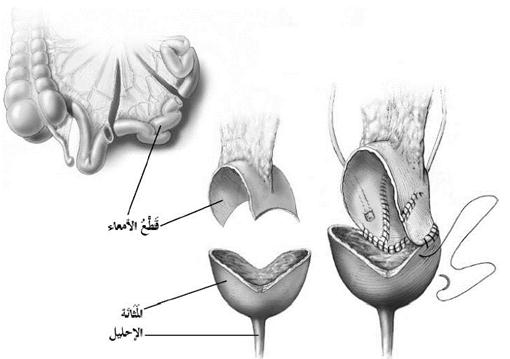
وهو إجراء قديم يهدف إلى زيادة حجم المثانة من خلال عملية معقدة تستدعي إجراء جراحة بطنية كبيرة، ولقد بقيت هذه العملية لفترة طويلة الخيار الوحيد المتاح لمعالجة الأشخاص الذين يعانون من أعراض تكرار التبول والإلحاح الموهنة ومن السلس؛ أما في الوقت الحاضر، فإن الطبيب غالبا ما ينصح باللجوء إلى تنبيه العصب العجزي قبل التفكير بهذه العملية.
ولتكبير المثانة، يقوم الجراح بإجراء شق في البطن وفتحة في أعلى المثانة، ثم يأخذ شريطا من النسج – يكون ذلك من الأمعاء أو المعدة عادة – ويصله بفتحة المثانة؛ وبذلك، تزيد تلك الرقعة النسيجية من حجم المثانة. ومن البديهي أن تجرى هذه العملية تحت التخدير العام، وأن تستمر عدة ساعات.
ويتطلب التعافي عادة إقامة في المستشفى حتى يتمكن المريض من الشرب والأكل مرة أخرى؛ ويمكن أن يحتاج المريض إلى عدة أسابيع بعد خروجه من المستشفى حتى يستطيع القيام بأنشطته المعتادة؛ ومما يؤسف له أن الكثير من الأشخاص – لاسيما أولئك الذين يعانون من إصابة عصبية – يحتاجون إلى استعمال القثطرة مدى الحياة بعد هذه العملية.
ولا بد من الإشارة أيضا إلى أن عملية تكبير المثانة قد لا تشفي من السلس في جميع الحالات؛ كما أن لها العديد من المضاعفات، مثل العدوى والإسهال المزمن، وهناك مضاعفتان نادرتان محتملتان أيضا، بيد أنهما خطيرتان، وهما انثقاب المثانة التلقائي Spontaneous perforation وسرطان المثانة Bladder cancer.
تحويل مجرى البول Urinary Diversion
قد يكون من الممكن في حالات نادرة، كتلك التي لا يستجيب فيها فرط فعالية المثانة للعلاج أو التي تفقد فيها المثانة كامل وظيفتها، تخزين البول وإفراغه بوسائل غير المثانة والإحليل، وهو ما يعرف بتحويل مجرى البول.
ويقوم الجراح في هذه الحالة بتكوين مخزن منفصل في أسفل البطن باستخدام قطعة من الأمعاء الدقيقة أو القولون، ثم يوجه الحالبين إلى هذا المخزن بحيث يذهب البول إلى هناك بدلا من ذهابه إلى المثانة؛ كما يقوم الجراح بصنع فتحة صغيرة في البطن لينزح من خلالها البول إلى كيس، ويمكن أن نستخدم قثطارا لذلك.
إزالة تعصيب المثانة Bladder Denervation
يجري من خلال هذا الإجراء قطع بعض أو كل أعصاب المثانة، حيث يفقدها ذلك الحس في محاولة للتخفيف من الألم والأعراض المزمنة؛ وعند قطع جميع أعصاب المثانة، يفقد المريض منعكس المثانة، كما تفقد مصرتا الإحليل والشرج وظائفهما، فيفقد المريض بذلك بشكل كامل المقدرة على التحكم بعمليتي التغوط والتبول. وهناك بعض الطرق لإزالة التعصيب تهدف إلى تخفيف الألم مع الحفاظ على بعض أعصاب المثانة؛ ويستحسن الإشارة إلى أن إزالة التعصيب نادرا ما تكون أمرا مفيدا، لذلك فمن النادر القيام بها.
خطوة… خطوة
يوجد العديد من الإجراءات الجراحية المستخدمة في معالجة سلس البول، وتتراوح هذه الإجراءات ما بين طرق أقل بضعا كحقن عامل مالئ إلى أن نصل إلى الجراحة الكبرى؛ ولذا، فمن الضروري أن يعي المريض أنه إذا لم تجد إحدى الطرق في علاجه، فقد يكون هناك حل آخر لمشكلته؛ كما أنه لا بد من الأخذ بالحسبان أن اكتشاف العلاج الفعال قد يحتاج إلى بعض الوقت وإلى العديد من الخطوات في سبيل ذلك.