يعتبر الغذاء الصحي والتمارين المنتظمة ضروريين لأي برنامج لمعالجة داء السكر. لكن الغذاء والتمارين لا يكفيان أحياناً. وتحتاج إلى مساعدة الأدوية. بالفعل، تعتبر الجرعة اليومية لهرمون الأنسولين ضرورية بالنسبة إلى المصابين بالنوع 1 من داء السكر. فحتى تعيش يجب عليك تزويد جسمك بدواء الأنسولين لاستبدال الأنسولين الذي يعجز البنكرياس عن إنتاجه. وإذا كنت تعاني من النوع 2 من داء السكر ولا تستفيد من الأدوية الأخرى، قد تحتاج إلى تناول الأنسولين.
والواقع أن استعمال الأنسولين لمعالجة داء السكر يكشف عن هدفين أساسيين:
● إبقاء سكر الدم (الغلوكوز) في مستويات قريبة من المستوى الطبيعي.
● الحؤول دون المضاعفات الطويلة الأمد لداء السكر.
● يأخذ برنامج المعالجة الناجح في الحسبان ما تأكله ومقدار التمارين التي تمارسها لتحديد مقدار الأنسولين الذي تحتاج إليه كل يوم.
لمحة تاريخية موجزة
واجه المصابون بداء السكر مستقبلاً كئيباً خلال القرن العشرين. فالعلاجات كانت قاسية – إذ أجبر بعض الأشخاص على الموت جوعاً للسيطرة على مستويات السكر في دمهم، فيما تلقى آخرون مقادير هائلة من السوائل، بما في ذلك الكحول، لتنقية أجسامهم من الأوساخ. وبصرف النظر عن العلاج، لم يعش معظم الأشخاص أكثر من عام واحد بعد عملية التشخيص.
لكن منذ الاكتشاف المذهل للأنسولين على يد الجرّاح الكندي فردريك بانتينغ وطالب الطب تشارلز بيست عام 1921 أصبح مستقبل المصابين بداء السكر أكثر إشراقاً. فقد حقن بانتينغ وبيست الهرمون في الأشخاص المصابين بداء السكر، مما أدى إلى انخفاض مستويات سكر دم المرضى وتحسن عوارضهم. وبعد عام واحد، أي عام 1922 أصبح الأنسولين متوافراً تجارياً للعموم.
لكن بعد أعوام عدة، ظهرت مشاكل جديدة. فالمصابون بداء السكر بدأوا يعانون من مشاكل طبية مزمنة مرتبطة بالأوعية الدموية والأعصاب التالفة، وهي من التأثيرات الطويلة الأمد للمرض. هكذا، بدل الموت نتيجة المضاعفات الحادة للقليل من الأنسولين، أصيب الناس بالعمى وماتوا من مرض القلب والكلى.
عمل الباحثون طوال عقود عدة لتحسين نقاوة الأنسولين وتطوير مستحضرات أنسولين ذات مفعول أطول في الجسم. في البداية، كان الأنسولين المستعمل لمعالجة داء السكر مستخرجاً من بنكرياس الماشية (الأنسولين البقري)، أو الخنازير (الأنسولين الخنزيري)، أو الاثنين معاً. لكن الأنسولين الحيواني كشف عن بعض القيود. فمعظم الأشكال تحتوي على مواد غير نقية (مواد بروتينية) تحدث حساسيات عند الأشخاص الذين يتلقون الأنسولين. كما أن سرعة امتصاص الأنسولين الحيواني في دورتك الدموية وتأثيره في خلاياك مختلفة عن الأنسولين البشري. بالإضافة إلى ذلك، عانى بعض الأشخاص من تهيج جلدي في موقع الحقنة. لهذه الأسباب، بات الأنسولين الحيواني أقل استعمالاً هذه الأيام. والوقع أن الشكل الأكثر شيوعاً من الأنسولين هو الأنسولين البشري الاصطناعي. ويطلق عليه اسم الأنسولين البشري لأن تركيبته الكيميائية مماثلة لتركيبة الأنسولين الذي ينتجه البنكرياس البشري، لكن هذا الأنسولين مصنوع في المختبر.
ثمة عقبة أخرى على مرّ السنوات تمثلت في العثور على طريقة لمحاكاة التركيزات الطبيعية للأنسولين في دمك. فالبنكرياس يطلق مقداراً متدني المستوى من الأنسولين خلال النهار والليل. وبعد وجبة الطعام، يزداد مقدار الأنسولين الذي يفرزه للتحكم في ارتفاع سكر الدم. بدأت الجهود المضنية للعديد من الباحثين، في الأعوام العشرين الماضية، تؤتى ثمارها. فهناك مجموعة منوعة من الأدوات ومستحضرات الأنسولين الجديدة التي تتيح مطابقة علاج الأنسولين عن كثب أكبر مع مستلزمات الأنسولين الطبيعية في جسمك.
كيف يعمل الأنسولين
يسهل فهم أهمية علاج الأنسولين إذا فهمت كيف يعمل الأنسولين بصورة طبيعية في جسمك.
يتألف الطعام من الكربوهيدرات والبروتين والدهون. وتؤثر هذه المواد الثلاث في سكر دمك، لكن الكربوهيدرات هي الأشد تأثيراً. بالفعل، تتفكك الكربوهيدرات ويجري امتصاصها في دورتك الدموية في شكل سكر (غلوكوز)، مما يرفع مستوى السكر في دمك.
يطلق البنكرياس الأنسولين على الدوام، سواء كنت تأكل أو لا. لكن حين يرتفع مقدار السكر في دمك، كما بعد تناول وجبة طعام، يزداد إفراز الأنسولين. وتتمثل المهمة الأساسية للأنسولين في إبقاء مستوى سكر دمك ضمن نطاقه الطبيعي. وهو يفعل ذلك من خلال “مرافقة” السكر – أي المورد الأساسي للطاقة في جسمك – من دورتك الدموية إلى خلاياك الفردية. وحين يدخل السكر إلى خلاياك، ينخفض مستوى السكر في دمك.
كما يؤثر الأنسولين في كبدك الذي يؤدي دوراً أساسياً في الحفاظ على مستويات السكر الطبيعية. فبعد تناول وجبة طعام، حين تكون مستويات الأنسولين مرتفعة، يستقبل كبدك السكر الإضافي ويخزنه في شكل غليكوجين. وبين الوجبات، حين تكون مستويات الأنسولين منخفضة، يطلق كبدك الغليكوجين في دورتك الدموية في شكل سكر، مما يبقي مستوى السكر في دمك ضمن نطاق ضيق وطبيعي.
أنواع الأنسولين
يحتاج كل المصابين بالنوع 1 من داء السكر وبعض المصابين بالنوع 2 من داء السكر إلى أدوية الأنسولين للتعويض عن الأنسولين الذي يعجز البنكرياس عن إنتاجه. يتم إعطاء الدواء عادة بواسطة الحقن بإبرة أو قلم أنسولين، أو عبر تشريب مستمر من مضخة أنسولين. ولا يتوافر الأنسولين في شكل أقراص لأن تركيبته الكيميائية تتلف أثناء الهضم، مما يجعل الهرمون غير فعال حين يصل إلى دورتك الدموية. تستخدم أنواع عدة من الأنسولين، وهي تختلف من حيث الوقت الذي تحتاج إليه لبدء التأثير ومدة ذلك التأثير.
الأنسولين القصير المفعول
Insulin regular (Humulin R, Novolin R)
يعمل الأنسولين القصير المفعول بسرعة، لكن تأثيراته تدوم لوقت محدود فقط.
الأنسولين المتوسط المفعول
Insulin NPH human (Humulin N, Novolin N)
يبدأ الأنسولين المتوسط المفعول بالعمل بعد فترة أطول مما يفعل الأنسولين القصير المفعول، وتدوم تأثيراته لوقت أطول.
الأنسولين الطويل المفعول
يحتاج الأنسولين الطويل المفعول إلى ساعات عدّة حتى يعمل، لكن أمد ذروة عمله تكون أكبر من بقية أشكال الأنسولين.
نظائر الأنسولين
يهدف أي برنامج أنسولين إلى إبقاء سكر الدم ضمن النطاق السوي أو بالقرب منه وذلك بمحاكاة إفرازات البنكرياس الطبيعية للأنسولين. ومن الناحية المثالية، يوفر هذا النظام إفرازاً مستمراً للأنسولين وكذلك إفرازات دورية مرتبطة بالوجبات. ورغم أن الأنواع الحالية للأنسولين البشري مفيدة فعلاً، فإنها غير كاملة ويختلف مفعولها ومعدل امتصاصها.
اكتشف الباحثون أنه عند إعادة ترتيب التركيبة الكيميائية للأنسولين البشري الاصطناعي، يستطيعون إنشاء أشكال معدلة من الأنسولين اسمها نظائر الأنسولين. والواقع أن بداية تأثير هذه الأنواع الجديدة من الأنسولين وأمد مفعولها يشبهان كثيراً مواصفات الأنسولين الطبيعي.
الأنسولين السريع المفعول
Insulin aspart (NovoLog)
Insulin glulisine (Apidra)
Insulin lispro (Humalog)
يطلق على هذه الأشكال من الأنسولين اسم الأنسولين السريع المفعول إذ يتم امتصاصها على نحو أسرع من الأنسولين العادي. كما تصل إلى ذروة عملها على نحو أسرع فيما تختفي تأثيراتها بسرعة.
يعمل هذا الأنسولين لمدة كافية لمنع سكر الدم من الارتفاع كثيراً بعد الوجبات.
لكن إحدى أبرز عقبات الأنسولين السريع المفعول – وهو أمر قد يحدث أيضاً مع الأنواع الأخرى من الأنسولين – إمكانية خفض مستوى السكر في دمك كثيراً (نقص سكر الدم) في حال وصفه باكراً قبل وجبة الطعام. للحؤول دون حدوث ذلك، يجب تناول هذه الأدوية في موعد وجبات الطعام.
الأنسولين طويل المفعول
Insulin glargine (Lantus)
Insulin detemir (Levemir)
تستطيع نظائر الأنسولين ذات المفعول طويل الأمد توفير المزيد من السيطرة المتجانسة على سكر الدم.
يستلزم الأنسولين طويل المفعول إجراء حقنة واحدة يومية، ويبدأ بالعمل بعد ساعة أو ساعتين من الحقنة ولا يكشف عن ذروة عمل محددة.
أنظمة الأنسولين
يرتبط نوع وجرعة الأنسولين اللذين تحتاج إليهما بخصائص مرضك. وقد ينطوي نظامك اليومي للأنسولين على نوع واحد أو نوعين من الأنسولين. فمزج نوعين من الأنسولين يمكن أن يحاكي بدقة أكبر الإنتاج الطبيعي للأنسولين. فقد تتناول نوعاً قصير المفعول من الأنسولين لمحاكاة إفراز الأنسولين أثناء وجبة الطعام وكذلك نوعاً طويل المفعول من الأنسولين لمحاكاة إفرازات الأنسولين الأساسية.
يساعدك طبيبك في تحديد نظام الأنسولين الأفضل بالنسبة إلى داء السكر لديك وأسلوب عيشك. وتتوافر أنواع عدة من أنظمة الأنسولين:
- الجرعة الواحدة: تحقن جرعة من الأنسولين المتوسط المفعول مرة واحدة كل يوم. لكن هذا النظام هو الأقل فائدة عند المصابين بالنوع 1 من داء السكر.
- جرعة ممزوجة: تحقن الأنسولين القصير المفعول والمتوسط المفعول – الممزوجين في إبرة واحدة – كل صباح.
- الجرعة الواحدة الممزوجة مسبقاً: تحقن جرعة من الأنسولين الممزوج قبل الاستعمال كل صباح.
- الجرعة المشطورة: تعطي نفسك حقنتين من الأنسولين المتوسط المفعول كل يوم. توصف هاتان الحقنتان عادة قبل الفطور وقبل وجبة المساء، أو قبل الفطور وعند الخلود إلى النوم.
- الجرعة الممزوجة المشطورة: تعطي نفسك حقنتين تحتويان على مجموعة من الأنسولين القصير المفعول والمتوسط المفعول – الممزوجين في إبرة واحدة – كل يوم. يتم وصفهما عموماً قبل الفطور وقبل وجبة المساء.
- الجرعة الممزوجة مسبقاً المشطورة: تعطي نفسك حقنتين من الأنسولين الممزوج قبل الاستعمال كل يوم. يتم وصفهما عموماً قبل الفطور وقبل وجبة المساء، أو قبل الفطور وعند الخلود إلى النوم.
- علاج الأنسولين المكثف: ينطوي هذا النظام على جرعات يومية متعددة من الأنسولين أو استعمال مضخة صغيرة محمولة تضخ الأنسولين بصورة مستمرة.
علاج الأنسولين المكثف
من أبرز الأمور التي توصل إليها الباحثون هي أن الأشخاص الذين يتناولون الأنسولين يكشفون عن خطر أقل للمعاناة من مضاعفات داء السكر إذا استطاعوا إبقاء سكر دمهم ضمن نطاق سوي أو قرب السوي – وهذا ما يعرف بعلاج الأنسولين المكثف أو السيطرة المحكمة على سكر الدم. وهذا هو الشكل المفضل للعلاج عند المصابين بالنوع 1 من داء السكر. كما يوصى به لبعض المصابين بالنوع 2 من داء السكر.
ينطوي العلاج المكثف للأنسولين على مراقبة سكر دمك على نحو متواتر، باستعمال مجموعة من أنواع الأنسولين وتعديل جرعات الأنسولين استناداً إلى مستويات سكر دمك وغذائك والتغيرات التي تحدث في نظامك اليومي.
وعند اعتماد العلاج المكثف للأنسولين بطريقة فعالة، يستطيع:
● تخفيض خطر تعرضك لتلف العين.
● تخفيض خطر تعرضك لمرض الكلية.
● تخفيض خطر تعرضك لتلف الأعصاب.
● تحسين مستويات الكولسترول لديك.
● تخفيض خطر تعرضك لمرض القلب بنسبة كبيرة.
ثمة طريقتان لاعتماد العلاج المكثف للأنسولين وهما:
- الحقن اليومية المتعددة
ينطوي علاج الحقن اليومية المتعددة على ثلاث حقن أو أكثر من الأنسولين كل يوم للتوصل إلى سيطرة جيدة على سكر الدم. ويستعمل لهذه الغاية الأنسولين القصير المفعول والطويل المفعول.
- مضخة الأنسولين
تحاكي مضخة الأنسولين إلى حدّ بعيد كيفية تسليم جسمك للأنسولين. فالأنسولين القصير المفعول المستعمل مع مضخات الأنسولين يوفر تأثيراً أكثر تناغماً من الأنسولين الطويل المفعول.
سلبيات السيطرة المحكمة
يكشف العلاج المكثف للأنسولين عن ناحيتين سلبيتين محتملتين: نقص سكر الدم وازدياد الوزن. فكلما أحكمت السيطرة أكثر على مستويات سكر دمك، ازداد خطر معاناتك من نقص سكر الدم أثناء تغير روتينك وانحراف سكر دمك عن نطاقه الطبيعي. يمكنك مواجهة هذا الخطر من خلال التعرف إلى عوارض نقص سكر الدم والاستجابة بسرعة ما إن تبدأ بالمعاناة منها.
أما زيادة الوزن فقد تحدث لأنه كلما استعملت المزيد من الأنسولين للسيطرة على سكر دمك، ازداد دخول السكر إلى خلاياك وتضاءل السكر المطروح في بولك. والواقع أن السكر الذي لا تستخدمه خلاياك يتراكم بمثابة دهن. إلا أن اتباع برنامج أكل صحي يمكن أن يساعد على الحدّ من زيادة الوزن.
حقن الأنسولين
عند تشخيصك للمرة الأولى بداء السكر، قد تشعر بالخوف أو العصبية من فكرة حقن نفسك بالأنسولين. هذا طبيعي. لكن الاطلاع على العملية وممارستها بضعة مرات متتالية يساعدك على الشعور بارتياح أكبر. والواقع أن الطريقة الأكثر شيوعاً لتلقي الأنسولين هي استعمال الحقنة. فهذه الطريقة توصل الأنسولين تحت الجلد، حيث يتم امتصاصه في الدورة الدموية. وثمة طريقة بديلة لحقن الأنسولين تنطوي على استعمال قلم.
اختيار موقع حقن الأنسولين في الجلد
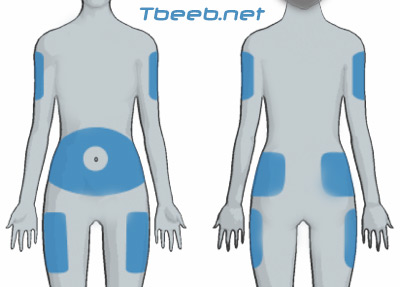
يمكن حقن الأنسولين في أية مساحة من جسمك تتواجد فيها طبقة من النسيج الدهني وحيث تكون الأوعية الدموية الكبيرة والأعصاب والعضلات والعظام غير قريبة من السطح.
- اترك مسافة انشين حول السرة.
- استخدم المنطقة الخارجية من أعلى الذراعين والفخذين.
- تحنب المنطقة القريبة من فوق الركبة.
- بدّل موقع كل حقنة.
يمكن أن يظهر لك طبيبك أو مرشدك في داء السكر المساحات البديلة للحقن، مثل الوركين والردفين وأعلى الذراعين والفخذين. ويفضل عموماً حقن الأنسولين في البطن لأن امتصاص الأنسولين في المساحات الأخرى أكثر تقلباً ويعتمد غالباً بمستوى نشاطك الجسدي. وبعد تحديد موقع حقنة الأنسولين، نظف المساحة بالمطهّرات أو الماء والصابون، واترك المساحة تجف قبل غرز الحقنة.
أدوات الحقن
بقيت الحقنة القياسية لسنوات عديدة المشتملة على الإبرة الأداة الوحيدة المستعملة لحقن الأنسولين. إلا أنه تتوافر الآن عدة خيارات أخرى مثل قلم الأنسولين
أقلام الأنسولين
على رغم وجود الإبرة، تتوفر أقلام الأنسولين وسيلة سهلة ومتحفظة وأكثر دقة لتلقي الأنسولين. يبدو هذا الجهاز مثل قلم مزود بخرطوشة – لكن الخرطوشة مليئة بالأنسولين بدل الحبر. تستخدم بعض الأقلام خراطيش معدّة للطرح بعد الاستعمال ومحتوية على أنسولين معبأ مسبقاً. وهناك بعض الأقلام الأخرى المعدة للطرح كلياً بعد الاستعمال. تضع إبرة رفيعة الرأس، تماماً مثل تلك الموجودة في الحقنة، في رأس القلم. ثم تدير قرصاً لتحديد جرعة الأنسولين المرغوب فيها، وتغرز الإبرة تحت جلدك وتنقر من ثم على زر في طرف القلم لتوصيل الأنسولين.
تكلف أقلام الأنسولين غير المعدة للطرح بين 35 و 60 دولاراً، فضلاً عن الكلفة الإضافية للإبر وخراطيش الأنسولين. أما أقلام الأنسولين المعدّة كلياً للطرح فهي أكثر كلفة عادة. ورغم أن إبر الحقنة لا تزال الطريقة الأكثر شيوعاً لحقن الأنسولين، فإن الأقلام تزداد شعبية.
سحب الأنسولين إلى الحقنة
مع مرور الوقت والممارسة، تصبح عملية سحب الأنسولين إلى الحقنة روتيناً وأمراً غير مروّع أبداً. إليك كيفية فعل ذلك:
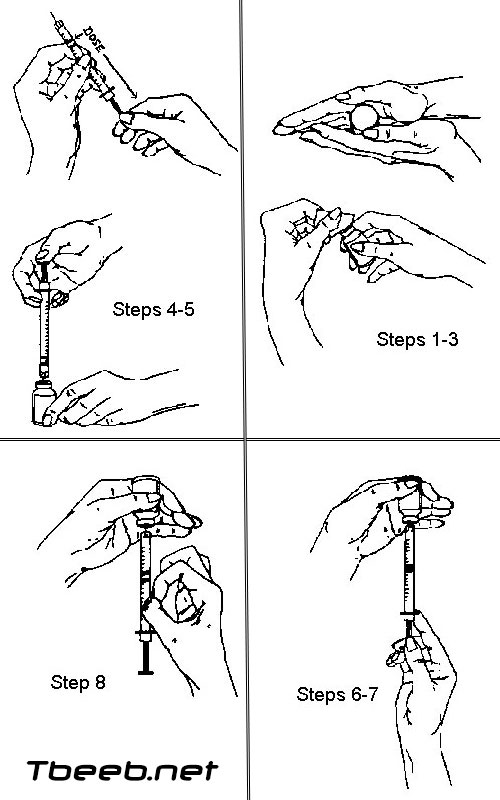
● إجمع المواد التي تحتاج إليها: مناديل مبللة بالمطهّرات، أنسولين وحقنة.
● تحقق من اللصيقة الموجودة على قارورة الأنسولين للاطلاع على المصدر والنوع والتركيز وتاريخ انتهاء الصلاحية. يجدر بك استعمال النوع نفسه من الأنسولين كل يوم، إلا إذا أمرك طبيبك بغير ذلك. فتغيير أنواع الأنسولين قد يؤثر في السيطرة على سكر دمك.
● تحقق من قارورة الأنسولين بحثاً عن أية تغيرات في الأنسولين. تأكد من عدم وجود كتل أو ثلج أو رواسب أو تغير في النقاء أو اللون. فكل التغيرات التي تحدث في المظهر تعني أن الأنسولين فقد مفعوله.
● إغسل يديك بالماء والصابون.
● أبرم قارورة الأنسولين برفق بين يديك لمزج الأنسولين. واعلم أن رجّها قد يخفض مفعول محتواها. تأكد من عدم بقاء أية جزيئات في قاع القارورة.
● إمسح أعلى قارورة الأنسولين بمنديل مبلل بالمطهّر.
● إنزع غطاء الإبرة عن الحقنة المعقمة.
● إسحب المكبس لإدخال مقدار من الهواء إلى الحقنة يكون موازياً لمقدار الأنسولين الذي تحتاج إليه.
● أغرز الإبرة في السدادة المطاطية لقارورة الأنسولين وادفع الهواء الموجود في الحقنة داخل القارورة.
● فيما لا تزال الإبرة في القارورة، أبرم القارورة رأساً على عقب.
● إسحب المكبس في الحقنة شرط تجاوز عدد وحدات الأنسولين المراد حقنها قليلاً. تأكد من أنك تسحب الأنسولين، وليس الهواء. صحيح أن الهواء ليس خطيراً لكنه قد يخفض مقدار الأنسولين في الحقنة.
● تخلص من فقاقيع الهواء إما بدفع الأنسولين مجدداً إلى القارورة وسحبه مجدداً أو بنقف الحقنة بقوة بإصبعك ومن ثم دفع المكبس لطرد الهواء في القارورة.
● تحقق مجدداً من الحقنة بحثاً عن الهواء. إذا كان الهواء موجوداً، كرر الخطوة السابقة.
● تحقق مرتين من مقدار الأنسولين الموجود في الحقنة.
● إسحب الإبرة خارج القارورة.
إذا توجب عليك حقن نوعين من الأنسولين في الوقت نفسه
أكتب على ورقة صغيرة مقدار كل نوع من الأنسولين مراد حقنه واجمع الاثنين لمعرفة العدد الإجمالي للوحدات. إتبع الخطوات السابقة لسحب الأنسولين في الحقنة حتى الوصول إلى مرحلة نزع الغطاء المعقم عن الحقنة. عليك بعدها القيام بما يأتي:
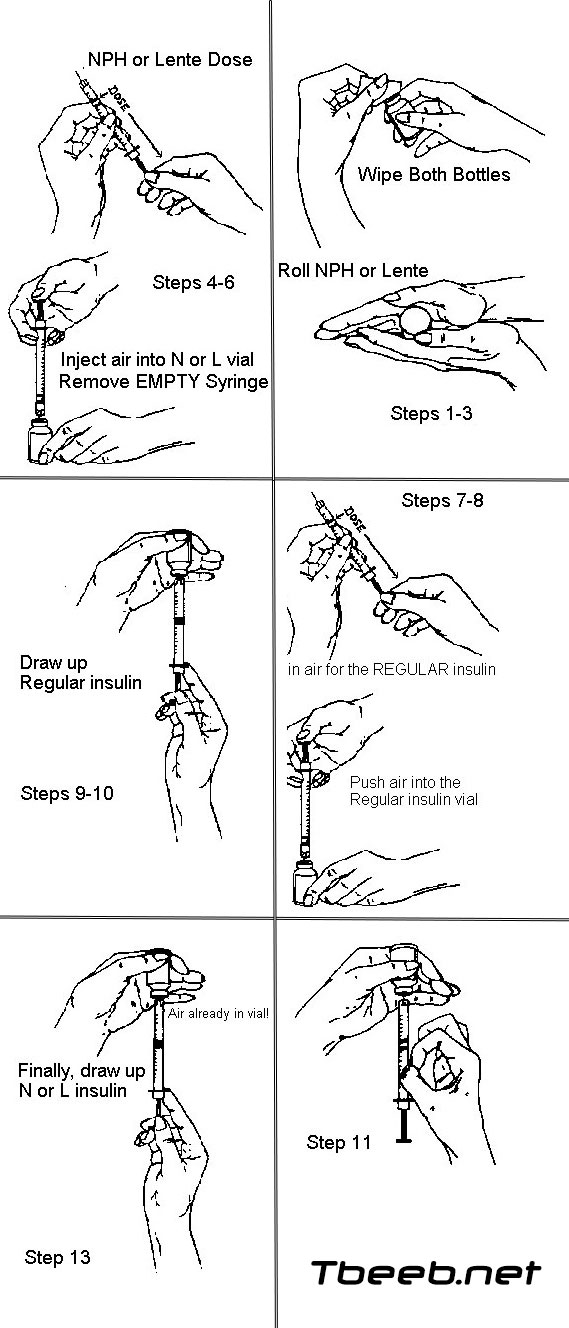
● إسحب المكبس لإدخال مقدار من الهواء إلى الحقنة يكون موازياً لمقدار الأنسولين المتوسط أو الطويل المفعول الذي تحتاج إليه.
● أغرز الإبرة في السدادة المطاطية لقارورة الأنسولين المتوسط أو الطويل المفعول وادفع الهواء الموجود في الحقنة داخل القارورة. هكذا، يتساوى ضغط الهواء في القارورة. ومن دون هذا الضغط، سيصعب عليك سحب الأنسولين.
● إسحب الإبرة خارج القارورة من دون سحب أي أنسولين.
● إسحب المكبس لإدخال مقدار من الهواء إلى الحقنة يكون موازياً لمقدار الأنسولين القصير المفعول الذي تحتاج إليه.
● أغرز الإبرة في السدادة المطاطية لقارورة الأنسولين القصير المفعول وادفع الهواء الموجود في الحقنة داخل القارورة.
● فيما لا تزال الإبرة في القارورة، أبرم القارورة رأساً على عقب.
● إسحب المكبس في المحقنة شرط تجاوز عدد وحدات الأنسولين القصير المفعول المراد حقنها قليلاً. تأكد من أنك تسحب الأنسولين، وليس الهواء.
● تخلص من فقاقيع الهواء إما بدفع الأنسولين مجدداً إلى القارورة وسحبه مجدداً أو بنقر الحقنة بقوة بإصبعك ومن ثم دفع المكبس لطرد الهواء في القارورة.
● تحقق مجدداً من المحقنة بحثاً عن الهواء. إذا كان الهواء موجوداً، كرر الخطوة السابقة.
● تحقق مرتين من مقدار الأنسولين الموجود في الحقنة.
● إسحب الإبرة خارج القارورة.
● أغرز الإبرة في السدادة المطاطية لقارورة الأنسولين المتوسط أو الطويل المفعول.
● فيما لا تزال الإبرة في القارورة، أبرم القارورة رأساً على عقب.
● إسحب بدقة العدد المطلوب من وحدات الأنسولين. إذا تجاوزت المقدار الصحيح، لا تعد الأنسولين مجدداً إلى القارورة. إرمِ الحقنة كلها وابدأ مجدداً.
● تحقق مرتين من مقدار الأنسولين الموجود في الحقنة. يفترض أن يكون مساوياً للمجموع المدوّن على الورقة.
● إسحب الإبرة خارج القارورة.
حقن الأنسولين
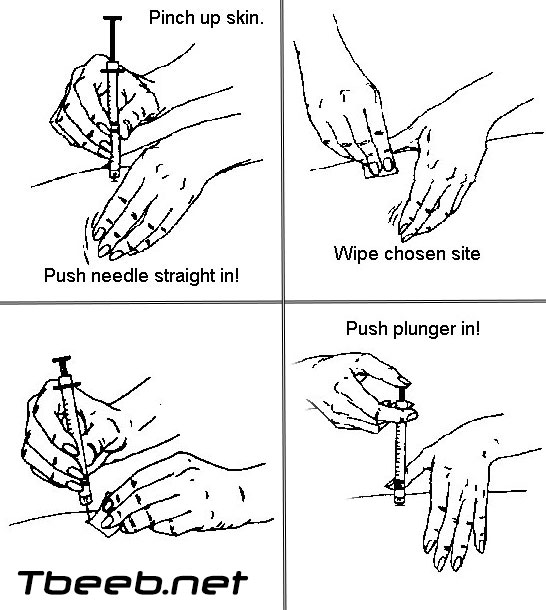
بعد الحصول على المقدار الصحيح من الأنسولين في الحقنة وسحب الإبرة من القارورة، حان الوقت لحقن الدواء:
● أمسك الحقنة مثل قلم الرصاص. أغرز بسرعة كل الإبرة في طية جلدك وفق زاوية قدرها 90 درجة. إذا كنت نحيلاً، قد يتوجب عليك استعمال إبرة قصيرة أو الحقن في زاوية من 45 درجة لتفادي الحقن في العضلة، خصوصاً في مساحة الفخذ.
● أفلت الجلد واحقن الأنسولين من خلال دفع المكبس برفق وبوتيرة معتدلة ومطّردة. إذا توقّف المكبس أثناء حقن الأنسولين، إنزع الإبرة ودوّن عدد الوحدات الباقية في الحقنة. إتصل بالطبيب أو الممرضة أو مستشار داء السكر للحصول على المزيد من التعليمات.
● ضع المنديل المبلل بالمطهّر على جلدك بالقرب من الإبرة واسحب الإبرة.
● إضغط برفق بواسطة المنديل المبلل على موقع الحقنة لمدة 3 إلى 5 ثوانٍ. لا تفرك المساحة أبداً.
● تخلص من الإبرة وأرمها في وعاء مغطى ومتين.
الحؤول دون تفاعلات الجلد
في بعض الأحيان، ولاسيما حين تباشر في استعمال الأنسولين للمرة الأولى، قد تلاحظ احمراراً وتورماً بسيطاً في موقع الحقنة. لكن هذا التهيج يختفي عادة خلال اسبوعين أو ثلاثة أسابيع. وقد يكون نتيجة الشوائب الموجودة في الأنسولين، أو قد ينجم عن دخول مقدار صغير من المطهّر إلى الأنسجة الدهنية. لتفادي ذلك، دع موقع الحقنة يجف تماماً بعد تنظيفه بالمطهّر. وإذا دام تهيج الجلد أكثر من أسبوعين أو ثلاثة أسابيع أو سبب لك الانزعاج، تحدث إلى طبيبك.
يمكنك التخفيف من الحقن المؤلمة من خلال القيام بالتالي:
● تأكد من أن الأنسولين في حرارة الغرفة.
● تأكد من عدم وجود فقاقيع هواء في الإبرة.
● أرخِ عضلاتك في مساحة الحقنة.
● أغرز الإبرة في جلدك بسرعة.
● لا تغير اتجاه الإبرة أثناء الحقن.
يكشف بعض الأشخاص عن أثلام أو كتل صلبة أو جلد سميك في المساحات التي يتلقون فيها الأنسولين. إسأل طبيبك أو مستشار داء السكر عما يمكن فعله لتفادي ذلك. والواقع أن تبديل موقع الحقن يحول غالباً دون هذه المشكلة أو يخفف منها على الأقل. تجنب الحقن في مساحات الأثلام أو الكتل الصلبة أو الجلد السميك لأنه لن يتم عندئذ امتصاص الأنسولين جيداً.
يمكن أن تؤدي حقن الأنسولين، في بعض الحالات النادرة، إلى حساسية خطيرة، بما في ذلك صعوبات في التنفس والابتلاع. وهذه حالة طوارئ طبية وعليك مراجعة الطبيب فوراً.
تفادي المشاكل المحتملة
يمكن للخطوات التالية أن تخفض خطر تعرضك لمشاكل استعمال الأنسولين:
- تحقق من تاريخ انتهاء الصلاحية على العلبة واحتفظ دوماً بعلبة احتياطية.
- إحفظ الأنسولين في البراد (الثلاّجة) حتى فتحه
فبعد فتح القارورة، يمكن إبقاؤها في حرارة الغرفة لمدة شهر كامل. والأنسولين الموجود في حرارة الغرفة يسبب انزعاجاً أقل عند حقنه. تخلص من الأنسولين بعد استحقاق تاريخ انتهاء الصلاحية أو بعد مرور شهر كامل على وضع القارورة في حرارة الغرفة.
- تجنب درجات الحرارة المفرطة
لا تحفظ الأنسولين أبداً في المجمّدة (الفريزر) ولا تعرضه لدرجات الحرارة المرتفعة أو أشعة الشمس المباشرة.
إنتبه إلى التغيرات في المظهر. تخلص من الأنسولين الذي تغير لونه أو المحتوي على جزيئات صلبة.
- ضع دباجة تعريف بداء السكر
ضع قلادة أو سوار تعريف يشير إلى أنك من مستخدمي الأنسولين. بالإضافة إلى ذلك، إحمل بطاقة تعريف تحتوي على اسم طبيبك ورقم هاتفه وكل الأدوية التي تتناولها، بما في ذلك نوع الأنسولين. ففي حال انخفض سكر دمك كثيراً، يساعد ذلك الآخرين على معرفة كيفية التصرف.
- أفصح عن حالتك
لتفادي تفاعلات العقاقير المحتملة أو التأثيرات الجانبية للعقاقير، أبلغ طبيب الأسنان والصيدلي والأطباء الذين ربما يجهلون تاريخك الطبي وتناولك للأنسولين.
- تحقق من كل الأدوية
قبل تناول أي دواء غير الأنسولين، بما في ذلك المنتجات الشائعة، إقرأ دباجة التحذير. إذا قالت الدباجة إنه لا يجدر بك تناول العقار إذا كنت تعاني من داء السكر، إستشر طبيبك قبل تناوله.
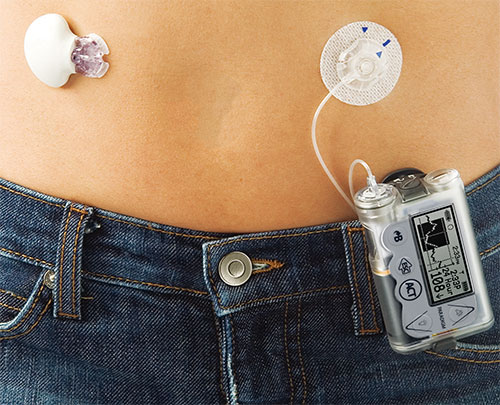
مضخة الأنسولين
في أوائل الستينات من القرن العشرين، ظهرت فكرة توفير الأنسولين على نحو متواصل. وأفضت هذه الفكرة إلى جهاز اسمه مضخة الأنسولين التي تستطيع توفير إمداد مستمر من الأنسولين، مما يلغي الحاجة إلى الحقن اليومية. إلا أن مضخة الأنسولين الأولى كانت مزعجة جداً وغير عملية. وفي أواخر السبعينات من القرن العشرين، ظهرت المضخة المحمولة التي كانت واعدة خيراً. وجرى الإبلاغ عن أول محاولة لاستعمال المضخات المحمولة في لندن عام 1978. تلا ذلك العديد من الدراسات التي أكدت فاعلية العلاج بالمضخة، وهو ما يعرف بتشريب الأنسولين المتواصل تحت الجلد.
وفيما أصبحت مضخات الأنسولين أصغر حجماً وأكثر تطوراً، ازداد انتشار استعمالها. وباتت مضخات اليوم أصغر من مجموعة أوراق اللعب ويمكن تثبيتها على الحزام. وعلى عكس النماذج السابقة، تدوم بطارياتها لفترة أطول وتحتاج إلى التغيير مرة كل شهر أو شهرين فقط.
كيف تعمل مضخة الأنسولين
مضخة الأنسولين هي جهاز ضخ صغير تحمله خارج جسمك. إنه يحتوي على خزان تملأه بالأنسولين. ويتولى أنبوب صغير ومرن وصل خزان الأنسولين بقسطرة مغروزة تحت جلد بطنك. عليك استعمال إبرة لغرز القسطرة ومن ثم سحب الإبرة.
تنشر المضخة المقدار المطلوب من الأنسولين عبر القسطرة داخل جسمك، استناداً إلى المعلومات التي برمجتها في المعالج المجهري. يتم ضخ الأنسولين على نحو متواصل من خلال تشريب بطيء وفق معدل يحدده طبيبك. كما تستطيع برمجة المضخة لتسليم مقادير أكبر من الأنسولين أثناء الوجبات، استناداً إلى مقدار الطعام الذي تأكله. ويطلق على هذه الجرعة الإضافية اسم قرص الأنسولين.
لكن عليك تغيير موقع التشريب كل يومين أو ثلاثة أيام. لفعل ذلك، عليك سحب القسطرة وإدراج أخرى جديدة في موقع مختلف. يحتمل أن يوصيك طبيبك أو مستشار داء السكر بمناوبة موقع الحقن بين الأقواس الأربعة في بطنك. كما يجدر بك إعادة ملء الخزان المحتوي على الأنسولين كل بضعة أيام.
إذا قررت استعمال مضخة أنسولين، عليك الخضوع لتدريب كامل بشأن كل جوانب استعمال المضخة والسيطرة المكثفة على داء السكر. وأثناء هذا التدريب، سوف تتعلم كيفية تحديد حاجاتك إلى الأنسولين، وكيفية برمجة مضختك لإعطاء الأنسولين بأمان، وكيفية غرز القسطرة والاهتمام بموقع الحقن.
الملاءمة والمراقبة
تتمثّل الفائدة الأبرز لمضخات الأنسولين بالنسبة إلى العديد من الأشخاص في تحسن السيطرة على سكر الدم. فالمضخة تتيح لهم مطابقة حاجاتهم إلى الأنسولين بصورة أفضل مع ضخ الأنسولين. ويستطيع الأشخاص الذين يستخدمون مضخات الأنسولين التوصل غالباً إلى مستويات طبيعية أو قريبة من الطبيعية لسكر الدم. كما يشعر العديد من الأشخاص أن المضخة توفر لهم أسلوب عيش مرن.
أما الفوائد الأخرى لمضخة الأنسولين فتشمل:
● إنذارات سلامة داخلية تتيح لك معرفة ما إذا كان الخط موصولاً، أو الأنسولين نافذاً، أو البطارية ضعيفة.
● ذاكرة تعرض الكميات المطلقة سابقاً من الأنسولين
● القدرة على برمجة معدلات الإفراز الأساسية للمساعدة على الحؤول دون نقص سكر الدم وارتفاع سكر الدم.
● القدرة على إفراز الأنسولين تدريجياً مع الوجبات، وهذا مفيد خصوصاً إذا كنت تتناول وجبة غنية بالدهون لأن الدهن يبطئ امتصاص الكربوهيدرات ويباعد إنتاج الغلوكوز.
● القدرة على تعليق أو تخفيض إطلاق الأنسولين أثناء التمارين والنشاط الجسدي.
● تكنولوجيا إطلاق سريعة لفصل أنبوب التشريب بسهولة في حالات مثل الاستحمام أو السباحة أو القيام بنشاط جنسي.
● سيطرة أفضل على سكر الدم في الحالات الصعبة: السفر، دوامات عمل متقلبة، جداول مواعيد غير منتظمة
من هو المرشح لمضخة الأنسولين؟
قد تكون مضخات الأنسولين مفيدة، لكنها ليست ملائمة للجميع. فإذا كنت تجيد السيطرة على داء السكر لديك من دون مضخة، قد لا يمنحك هذا الاستثمار تحسناً كبيراً في السيطرة على سكر الدم أو في أسلوب عيشك.
للاستفادة من مضخة، عليك استعمالها بطريقة صحيحة، ومراقبة سكر دمك بانتظام، والاستعداد للعمل عن كثب مع طبيبك ومستشار داء السكر. ويجد بعض الأشخاص هذا النظام مفرط المتطلبات. كما أن المضخات باهظة الثمن إذ تكلف مبلغاً يصل إلى 5000 دولار. بعض شركات الضمان والتأمين تغطي هذه الكلفة، ولو جزئياً، في العديد من الأحيان. كما تشمل العقبات الأخرى خطر التعرض للالتهاب في موقع المضخة، وارتفاع سكر الدم إذا أخفقت المضخة في توصيل الأنسولين، وصعوبة دمج المضخة مع نشاطات جسدية مثل السباحة أو رياضات التلامس.
كما تفضل بعض النساء المصابات بداء السكر مضخات الأنسولين إذا كنّ حوامل أو يفكرن في الحمل. فارتفاع سكر الدم في مراحل الحمل الأولى قد يسبب عيوباً في الولادة وأمراضاً عند الأطفال المولودين من أمهات مصابات بداء السكر. إلا أن المراقبة المحكمة لسكر الدم تخفض هذا الخطر.
يمكن أن تكون مضخة الأنسولين مفيدة للأشخاص الذين يعانون من:
سيطرة سيئة على سكر الدم بالرغم من علاج الحقن المتعددة
فمضخة الأنسولين تستعمل الأنسولين القصير المفعول فقط. وتساعد المراقبة المتواترة لسكر الدم على تحديد حاجاتك إلى الأنسولين.
نوبات من نقص حاد لسكر الدم
فالمضخة تستطيع خفض خطر التعرض للنقص الوخيم لسكر الدم.
حساسية مفرطة للأنسولين
فالمضخة توصِّل مقادير ضئيلة من الأنسولين في وقت معين (0.05 إلى 0.10 وحدة)، مما يخفض خطر التعرض لنقص سكر الدم.
مشاكل ظاهرة الفجر
يعاني بعض الأشخاص من إنتاج متزايد للغلوكوز في ساعات الصباح الأولى ويحتاجون بالتالي إلى زيادة في الأنسولين. يمكنك برمجة مضختك لزيادة إطلاق الأنسولين خلال هذا الوقت لمواجهة الارتفاع في سكر الدم.
جداول متقلبة للعمل أو النشاط
تتيح لك المضخة حرية برمجة جرعات الأنسولين لتلبية حاجاتك المتغيرة.
للحصول على أفضل النتائج، عليك معرفة كيفية عمل مضختك وعدم الخوف من الأجهزة الميكانيكية. ومن الضروري أن تكون لديك فكرة واضحة عن العلاقة بين الأنسولين والطعام والنشاطات بحيث يمكنك برمجة مضختك لمساعدتك على التأقلم مع الأوضاع المتغيرة. وحتى أثناء استعمال المضخة، عليك التحقق أيضاً من سكر دمك أربع مرات أو أكثر كل يوم.
كما يعتمد النجاح على تحديدك لتوقعات واقعية. فإذا كنت تتوقع الكثير من مضختك، قد تشعر بخيبة الأمل. واعلم أن المضخة جيدة بقدر الشخص الذي يتحكم فيها. من المهم أيضاً اللقاء على نحو منتظم بأشخاص لديهم خبرة في استعمال المضخات – أي الطبيب أو مستشار داء السكر أو اختصاصي التغذية – للتأكد من استعمالك الجهاز بطريقة صحيحة وسير الأمور على ما يرام.
أسئلة وأجوبة
إذا كنت مريضاً، وأتقيَّأ، هل يجدر بي الاستمرار في تناول جرعاتي الاعتيادية من الأنسولين؟
استمر في تناول الأنسولين، خصوصاً إذا كنت تعاني من النوع 1 من داء السكر، وذلك للحؤول دون ارتفاع ملحوظ في سكر الدم أو تراكم أحماض الدم (الحامض الكيتوني). راقب سكر دمك على نحو متواتر وعدّل جرعات الأنسولين حسب الضرورة. حافظ على رطوبة جسمك من خلال شرب السوائل المحتوية على الوحدات الحرارية. وإذا كان سكر دمك أعلى من 300 ملغ في كل عُشر ليتر من الدم على الدوام أو تعجز عن الاحتفاظ بالسوائل لأنك تتقيأ، إتصل بطبيبك.
إذا كنت سأخضع قريباً للجراحة، هل أتناول الأنسولين كالعادة؟
ستكون صائماً قبل إجراء الجراحة. وإذا كنت تحقن الأنسولين، أحذف الجرعات القصيرة المفعول. وفي الإجمال، عليك تناول نصف جرعتك الاعتيادية المتوسطة المفعول، شرط مراجعة الأمر مع طبيبك. وإذا كنت تستعمل مضخة، حافظ على المعدل نفسه من جرعة الأنسولين الأساسية. وتذكر ضرورة التحقق من دمك على نحو متواتر قبل الظروف الاستثنائية، مثل الجراحة، وبعدها.
ما الذي يجدر بي فعله إذا نسيت منح نفسي حقنة الأنسولين؟
إذا فاتتك جرعة واحدة فقط، لا يعتبر ذلك مشكلة عموماً. إنتظر حتى الموعد التالي للحقنة وامنح نفسك المقدار الاعتيادي. لا تضاعف المقدار للتعويض عن الحقنة التي فوّتها.